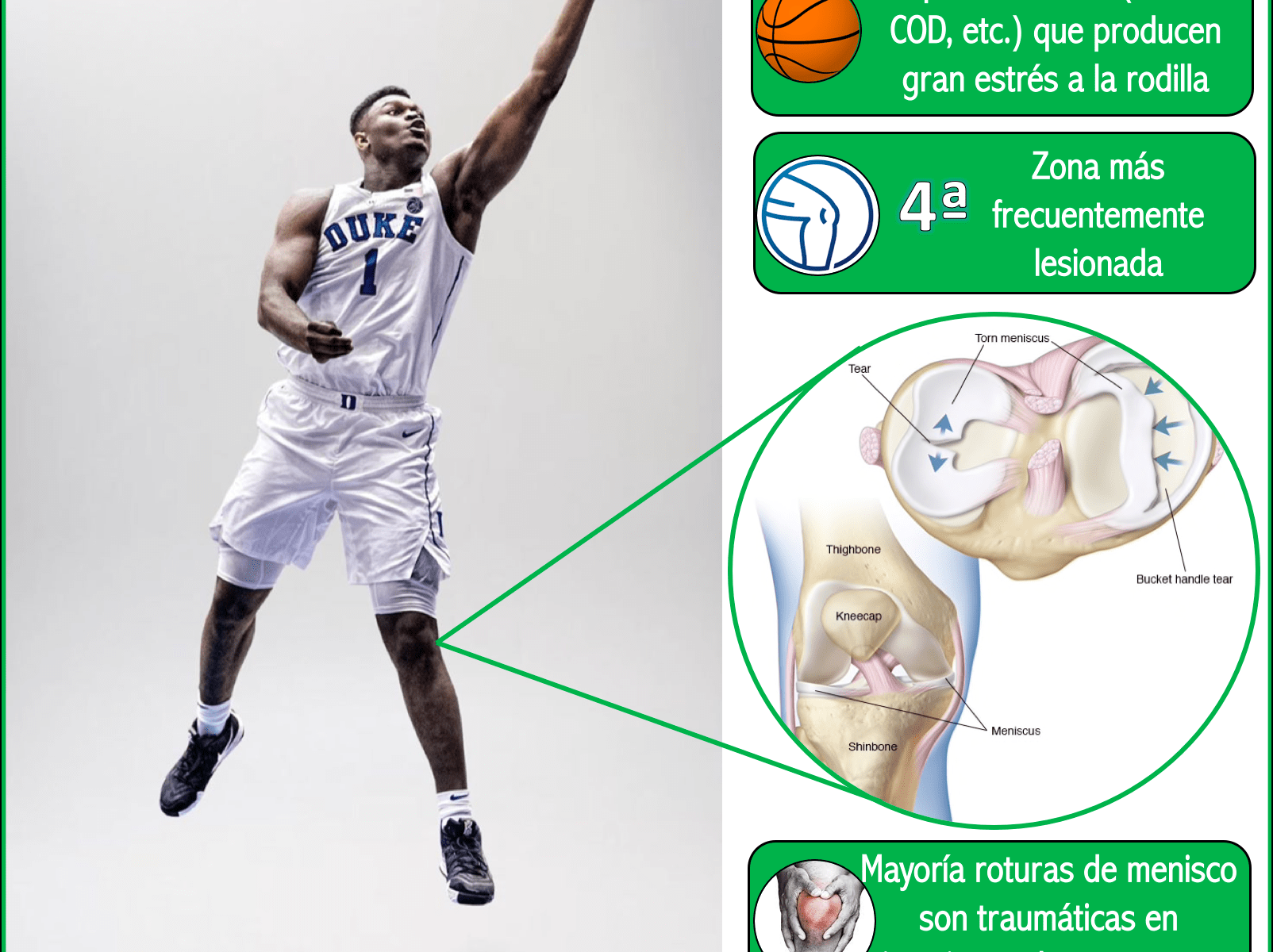
El baloncesto es un deporte que implica numeras acciones (sprines, pivotes, cambios de dirección, saltos, aceleraciones y desaceleraciones) que someten a gran estrés a la rodilla. Siendo esta la cuarta zona más habitualmente lesionada en baloncesto (Drakos et al, 2010).
Actualmente, a pesar de todas las estrategias de prevención el número de lesiones traumáticas de menisco está en aumento, sobre todo en deportistas jóvenes (Zedde et al, 2014), con un riesgo mayor en competición (Borowski et al, 2008)
En un estudio (Yeh et al, 2014) realizado durante 21 temporadas (1988-2010) en la NBA encontraron:
- Las lesiones de menisco aislado supusieron el 0,7 % del total en ese periodo.
- Mayor porcentaje de lesiones de menisco externo (59,2%), siendo más habitual en jugadores menores de 30 años, que interno (40,8%).
- El 87,8 % fueron lesiones aisladas de menisco, el resto en conjunto con lesiones de ligamento (como LCA).
- Tiempo de ausencia de partidos y entrenamientos fue de 40,9 +- 29,7 días (menisco interno) y de 43,8 +- 35,7 (m. externo)
- Mayoría de las lesiones fueron en situaciones de no-contacto.
- Jugadores con IMC > 25 tuvieron un riesgo mayor de lesión.
Importante destacar que el IMC puede ser engañoso, puesto que jugadores de baloncesto muy pesados pueden tener un peso correcto y lo que se debería analizar es el porcentaje de grasa y ver si esta relación se mantiene.
ANATOMIA Y FUNCIÓN MENISCO
Los meniscos son 2 estructuras fibro-cartilaginosas localizadas entre los cóndilos femorales y el platillo tibial.
El menisco desempeña un papel fundamental en la absorción y distribución de cargas, así como en la propiocepción, lubricación y estabilidad de la rodilla (Andrew et al, 2011).
El menisco interno (o medial) tiene forma de U y cubre el 64% del compartimento medial, mientras que el menisco externo (o lateral) tiene forma de C y cubre el 84% del compartimento lateral. Ambos están formados principalmente de agua de y de fibras de colágeno tipo 1 (Mordecai et al, 2014)
Solo la parte periférica (10-30% del total) esta relativamente bien vascularizada. En base al aporte sanguíneo se distinguen 3 zonas:
- Roja-Roja: en la periferia. Es la zona que más fácilmente se curará, al ser la más ricamente irrigada.
- Blanca-blanca: céntrica. Roturas en esta zona difícilmente generarán una respuesta de curación.
- Roja-blanca: zona que separa a las dos anteriores y que tiene características de ambas.
La localización de la lesión condicionará en gran medida la elección del tratamiento y la recuperación posterior.

El mecanismo de lesión habitual suele ser el resultado de fuerzas compresivas junto con una semi-flexión y rotación de rodilla con la pierna en apoyo. Aunque e la hiper-extensión o la hiper-flexión también producen lesiones, sobre todo de las astas anteriores o posteriores de los meniscos. Así mismo, las posiciones bruscas de la rodilla en varo o valgo suelen causar desgarros meniscales (Busto et al, 2009)

VALORACIÓN MENISCO
Ademas del mecanismo lesional algunos síntomas que nos pueden hacer sospechar de una lesión de menisco pueden ser :
- Dolor en rodilla.
- Inflamación.
- Bloqueo articular.
- Reducción de rendimiento/funcionalidad/rango de movimiento.
Hay numerosos test que se utilizan en fisioterapia para valorar una posible rotura de menisco. Entre los mas destacados están:

Ninguno de ellos nos sirve para diagnosticar una rotura de menisco (Hegedus et al,2007) pero si la combinación resultados positivos en ellos nos pueden hacer sospechar de ella y poder referir al médico que determinara la pruebas oportunas (generalmente resonancia magnética)
TRATAMIENTO: CONSERVADOR VS CIRUGIA
Se puede optar por estas 2 opciones en función del tipo de rotura, características y preferencias del deportista.
Las lesiones traumáticas de menisco normalmente son las que ocurren en el deporte, mientras que las lesiones degenerativas (no-traumáticas) son típicamente encontradas en personas de mediana o avanzada edad y están asociadas con osteoartritis ( Thorlund et al, 2017)
- CONSERVADOR
Hay bastante evidencia (Kise et al, 2016) de la fisioterapia debería ser la primera opción en la mayoría de los casos, especialmente en roturas crónicas degenerativas.
Incluso se encontró que en pacientes con roturas no-obstructivas la fisioterapia no era inferior a la cirugía a la hora de mejorar la función de la rodilla (Van de Graaf et al, 2018). Eso si este estudio se realizó en pacientes de entre 45-70 años.
En baloncesto no suele ser una opción habitual debido a las exigencias del deporte y a que la gran mayoría de roturas son traumáticas, pero sí que puede ser una solución temporal en sujetos asintomáticos o que por su situación desean seguir compitiendo. Sobre todo en roturas estables puede ser la primera elección de tratamiento.
2. CIRUGIA
Es importante comunicar al deportista que el periodo de recuperación suele ser de 4-6 meses. Si la rotura de menisco es aguda/traumática (lo habitual en el baloncesto) y no degenerativa, la cirugía suele ser necesaria. Sobre todo, si los síntomas son importantes (dolor, inflamación, limitación de movilidad y función).
Se encontró que los pacientes con síntomas de menor duración y mayor dolor eran más aptos para una cirugía temprana en lugar de tratamiento fisioterápico (Katz et al, 2016).
Nos encontramos distintas técnicas (Fernandez, 2015; Zedde et al, 2014; Dangelmajer et al, 2017):
- Menisectomia: consiste en quitar la parte del menisco que estaba dañado. Se consideraba tradicionalmente la mejor técnica. Jugadores que quieren una vuelta mas rápida al deporte puede preferir esta técnica. El problema es que se tiende a desarrollar degeneración articular tras la cirugia. Se utiliza sobre todo en roturas en la zona avascular (blanca-blanca)
- Reparación/ Sutura meniscal: la recuperación será más lenta que en la menisectomía. Aun asi, se tiende por esta técnica que permite preservar el menisco ( o al menos parte) y no tiene los efectos negativos de la menisectomia. Será la indicada si la rotura es en la zona roja-roja y puede ser una opción si es en la zona roja-blanca. Mientras que estará contraindicada si es en la blanca-blanca (Zaffagnini et al, 2013). Se recomienda que la vuelta al deporte competitivo no sea antes de los 3 meses (Zaffagnini et al, 2012). En función del tipo y localización de la rotura se utilizara una técnica u otra de reparación. Ademas es la técnica preferible en deportistas mas jóvenes.
- Técnica de estímulo: si la lesión es en la periferia (zona irrigada -roja) el uso de estas técnicas permite reparar el tejido dañado a través de factores de crecimiento. Tambien se ha utilizado en zonas avasculares, pero solo en pocos casos.
- Scaffolds (implantes meniscales): se utiliza en meniscos irreparables o tras secuelas de menisectomias previas. Se utilizan andamiajes titulares biológicos o sintéticos.
- Trasplantación de menisco: hay buenos resultados en población deportista pero su utilización es controvertida debido a los posibles riesgos de infección y los tiempos largos de recuperación.
La elección de la técnica quirúrgica dependerá del tipo y localización de la rotura y de las preferencias del jugador y del cirujano. La cirugía temprana (antes de los 6-8 meses) tras la lesión se recomienda para reducir atrofia y perdidas propioceptivas (Lennon y Totlis, 2017)
La mejor cirugía no servirá de nada si no es acompañada posteriormente de un buen proceso de fisioterapia, readaptación y preparación física.
Además, será importante realizar un buen trabajo pre-operatorio (fisioterapia y entrenamiento centrado en mejora de la movilidad y fuerza) facilitará el proceso de recuperación posterior a la cirugía.
RETURN TO PLAY/COMPETITION
Como en cualquier lesión la pregunta de “¿Cuándo podrá/é volver a jugar?” es la que mas realizada y la que todos los implicados (jugador, entrenador, directiva, afición, etc) quieren conocer.
Esto dependerá de muchas variables como: tipo de rotura y localización, técnica quirúrgica, edad, motivación por volver al deporte, fuerza muscular, etc.
Como normal general: 4-6 meses si se ha realizado cirugía.
Los programas de recuperación se dividen básicamente en 2 categorías: protector (tradicional) y acelerado.
RECUPERACIÓN TRADICIONAL
Antiguamente (y aun en día) se se seguía una recuperación dividida en fases basada en unos tiempos específicos (6 semanas sin apoyo y con ROM restringido, no flexión de rodilla completas en los 4-6 primeros meses, etc)
La inmovilización en extensión completa, que se recomendaba se ha visto que altera negativamente la recuperación biológica del menisco reparado (Dowdy et al, 1995). y produce atrofia significativa del cuádriceps lo que puede alargar la recuperación.
Por lo tanto a pesar de que haya que proteger la rodilla, una sobreprotección puede ser perjudicial. De hecho (McCulloch et al., 2016) vieron que una movilización temprana y apoyo inmediato post-cirugía no tenian efectos negativos.
RECUPERACIÓN ACELERADA
Actualmente se suele optar por una recuperación más acelerada del menisco (Kozlowski et al, 2012), en las que se anima al apoyo temprano y ejercicios de mejora de ROM y ejercicios de fuerza en cadena cinética cerrada desde la 2-4 semana post operación. Esta aceleración de la recuperación resulta en vueltas al deporte más rápidas y seguras que rehabilitaciones más tradicionales.
Pero la toma de decisiones dependerá de muchas variables como tipo y localización de la rotura, técnica quirúrgica, calidad del tejido,etc.
Se sugiere (Kim et al, 2013) que puesto que la fuerza del cuádriceps se recupera 4-6 semanas post-cirugía es entonces cuando se puede comenzar a incluir actividades que incluyan carrera.
Sin embargo, como en todos los procesos de readaptación de cualquier lesión los tiempos y contenidos deben individualizarse y basarse principalmente en la consecución de tareas y objetivos, ademas de los sintomas.
Como referencia (fig 1) algunos criterios que nos pueden guiar para continuar hacia las últimas fases de readaptación.

PROGRESION DURANTE LA RECUPERACIÓN
Se sugiere (Barcia et al, 2012) que los ejercicios deben comenzar a 2 pies en un solo plano y progresar hacia ejercicios unipodales para posteriormente realizar un trabajo multiplanar tanto bipodal como unipodal..
En la figura 2 podemos ver algunos criterios que nos pueden guiar en la progresión de ejercicios y tareas:

A medida que el deportista domina los nuevos contenidos, se puede aumentar en intensidad y carga cognitiva.
Factores de bueno pronostico pueden ser edad joven, cirugía realizada antes de las 6-8 semanas pos-tlesión, rotura de pequeña longitud y localizada en la parte vascularizada.
PROPUESTA DE RECUPERACIÓN
Lennon y Tottlis (2017) proponen una recuperación divida en 3 fases con márgenes muy amplios , puesto que la progresión de una fase a otra no debe basarse únicamente en el tiempo sin en el cumplimiento de criterios y consecución de tareas y contenidos.
- Fase protectora (0-6 semanas)
Persigue asegurar la curación adecuada y limitar las fuerzas sobre el menisco.
Objetivos: control del dolor, reducción del edema, actividades propioceptivas, reeducación neuromuscular y retorno temprano a la extensión pasiva completa.
Movilización multidireccionales rotula, fortalecimiento del CORE, trabajo aeróbico a través del tren superior (ej: battle rope, skyer,etc). Hiperextensión debería evitarse en reparaciones del cuerno anterior.
Recuperación del ROM normalmente depende de las preferencias del cirujano. Alcanzar los 0-135º para la semana 4 suele ser lo habitual en roturas en la periferia y 0-120º en la semana 5 para roturas más complejas.
La carga de peso se suele progresar a carga completa con una marcha normalizada a las 6 semanas. Mientras que en roturas más complejas se tiende a alargar.
Importante destacar que el semimembranoso se inserta en parte en el cuerpo posterior del menisco interno y que el poplíteo lo hace en el menisco lateral (Lennon y Totlis, 2017). Por lo tanto, hay que prestar atención a ejercicios de isquiosurales durante esta fase.
Además el uso de bici estática no debería añadirse hasta que el jugador alcance fácilmente los 110º de flexión de rodilla.
2. Fase de restauración (6-12 semanas)
Para pasar a esta fase: ROM completo sin efusión, marcha normalizada y buen control neuromuscular.
Ejercicios en cadena cinetica cerrada (sentadillas, steps ups, steps down, peso muerto y ejercicios unilaterales) pueden ir progresándose. Foco en ejercicios unipodales.
3. Fase de vuelta a la actividad y preparación deportiva (12-24 semanas)
El objetivo es recuperar los niveles de fuerza previos a la lesión. Se progresa del trabajo con tiempos bajo tensión más lentos o controlados hacia el trabajo de fuerza explosiva, elástica y fuera reactiva prestando especial atención a las mecánicas de movimiento. Actividades que imiten los esfuerzos y cargas asociadas del baloncesto.
¿Cuándo puede el deportista correr?
Muchos cirujanos establecen 12-16 semanas post-operación en roturas periféricas y 16-24 en complejas. Estos plazos de tiempo solo son válidos si el paciente tiene un buen control en el plano frontal y sagital, niveles adecuados de fuerza y puede realizar actividades pliometricas de baja intensidad con buena técnica y sin síntomas. La vuelta a la carrera debería ser progresiva vigilando volumen e intensidad.
En esta fase las mecánicas de movimiento serán clave. Desde el trabajo lineal hacia el multidireccional, primero en situaciones controladas y avanzando hacia situaciones impredecibles cada vez más similares a lo que el jugador se encontrará en la pista.
CRITERIOS RTP
El tiempo medio de RTP en la literatura (Alvarez et al, 2014;Logan et al, 2009), en distintos deportes, varía entre 4-6 meses, pero puede alargarse o incluso acortarse en función de cada caso.
Parece ser que el rendimiento de la mayoría de jugadores que volvieron tras una lesión de menisco no se ve mermado (Yeht et al, 2014). La mayoría de ellos vuelven al nivel competitivo previo a la lesión.
No hay un test único que nos indique que el jugador está listo para volver.
Los test son similares a los que se podrían utilizar en una recuperación de la rotura del Ligamento Cruzado Anterior.
Deberemos utilizar test físicos (single hop, triple crossover hop, drop jump 1p, Y-Balance, etc.) prestando atención a los valores numéricos y a la calidad de movimiento junto con cuestionarios y escalas subjetivas.
Uno de los objetivos durante toda la recuperación debe ser el trabajo de la condición física para que este no sea un limitante cuando vuelva a entrenar con el equipo.
Consideraciones respecto a los hop test
- Es importante valorar no solo la cantidad, si no la calidad.
- A veces a pesar de que hay simetría (>90%), la calidad de movimiento no es igual (valgo, flexión rodilla, absorción F).
- El resultado del hop test se puede falsear mediante las compensaciones de otros músculos y articulaciones.
Todos los test y cuestionarios del mundo no servirán si olvidamos que será fundamental que el jugador recupere la confianza y se sienta preparado (física y mentalmente) para volver a jugar. Para valorar esto podemos utilizar cuestionarios de autopercepción.

CONCLUSIONES
- La rodilla es una de las regiones mas comúnmente lesionado y las lesiones de menisco supone menos de un 1% del total pero debido a su gravedad es de gran importancia su conocimiento.
- La localización y tipo de rotura condicionara la cirugía y recuperación posterior.
- Los síntomas y test ortopédicos nos pueden hacer sospechar de una rotura en el menisco, pero el diagnostico debe hacerse a través de pruebas de imágen.
- El tratamiento puede ser conservador o quirúrgico.
- En jugadores de baloncesto, donde la rotura de menisco suele ser traumática, se tiende a necesitar cirugía.
- Existen diferentes cirugías, siendo la reparación la técnica preferible debido a los efectos negativos a largo plazo que pueden acompañar a la menisectomia.
- Tiempo medio de recuperación/ RTP se sitúa entre 4-6 meses. Tiempo que dependerá mucho del tipo de rotura y técnica elegida. Tendiéndose a una recuperación más rápida si ha sido una rotura en la zona vascularizada y la cirugía elegida ha sido una menisectomia.
- La recuperación no debe guiarse únicamente del tiempo, sino que debe basarse en criterios objetivos y subjetivos y consecución de tareas.
- Importante monitorizar continuamente los síntomas (dolor, inflamación, ROM, patrón de movimiento) y cargas de entrenamiento.
BIBLIOGRAFÍA
- Alvarez-Diaz P, Alentorn-Geli E, Llobet F, et al: Return to play after all- inside meniscal repair in competitive football players: A minimum 5-year follow-up. Knee Surg Sports Traumatol Arthrosc 24(6): 1997-2001, 2014
- Andrews S, Shrive N, Ronsky J: The shocking truth about meniscus. J Biomech 2011, 44:2737–2740.
- Barcia A, Kozlowski E, Tokish J. Return to Sport After Meniscal Reapir. Clin Sports Med 31 (2012) 155–166
- Borowski LA, Yard EE, Fields SK, Comstock RD. The epidemiology of US high school basketball injuries, 2005-2007. Am J Sports Med. 2008;36(12):2328-2335.
- Bray RC1, Smith JA, Eng MK, Leonard CA, Sutherland CA, Salo PT. Vascular response of the meniscus to injury: effects of immobilization. J Orthop Res. 2001 May;19(3):384-90.
- Busto JM,* Liberato I,Vargas G. Lesiones mensuales. Ortho-tips Vol. 5 No. 1 2009
- Dangelmajer S, Familiar F, Simonetta R, Kaymakoglu M, Huri G. Meniscal Transplants and Scaffolds: A systematic review of the Literature. Knee Surgery Relat Res 2017; 29(1):3-10.
- DowdyPA ,Miniaci A,Arnoczky SP,et al. The effect of cast immobilizationon meniscal healing. An experimental study in the dog. Am J Sports Med 1995;23(6):721– 8.
- Drakos MC, Domb B, Starkey C, Callahan L, Allen AA. Injury in the National Basketball Association: A 17-year overview. Sports Health. 2010;2(4):284-290.
- Fernandez Garcia E. Patologia meniscal. Opciones terapéuticas. Revista Española de Cirugía Osteoarticular. 50. 2015.
- Hegedus E, Cook C, Hasselblad V, Goode A, McCroty D. Physical examination test for assesing a torn menisucs in the knee: a systematic review with meta-analysis.
- Katz J, Wright J, Spindler K, MandlL, Clae R, Safran-Norton, et al. Predictors and Outcomes of Crossover to Surgery from Physical Therapy for Meniscal Tear and Osteoarthritis. A Randomized Trial Comparing Physical Therapy and SurgeryJ Bone Joint Surg Am. 2016;98:1890-6
- Kim et al.: Return to sport after arthroscopic meniscectomy on stable knees. BMC Sports Science, Medicine, and Rehabilitation 2013 5:23.
- Kise NJ, Risberg MA, Stensrud S, Ranstam J, Engebretsen L, Roos EM. Exercise therapy versus arthroscopic partial meniscectomy for degenerative meniscal tear in middle aged patients: randomised controlled trial with two year follow-up. BMJ. 2016 Jul 20;354
- Kozlowski E, Baci E, Tokish J.Meniscus Repair: The Role of Accelerated Rehabilitation in Return to Sport. Sports Med Arthrosc Rev Volume 20, Number 2, June 2012
- Lennon O y Totlis T. Rehabilitation and Return to Play Following Meniscal Repair.Operative Techniques in Sports Medicine. 2017.
- Logan M, Watts M, Owen J: Meniscal repair in the elite athlete results of 45 repairs with a minimum 5-year follow-up. Am J Sports Med 37 (6):1131-1134, 2009
- McCullochP,JonesH,HamiltonK,etal:Does simulated walking cause gapping of meniscal repairs? J Exp Orthop 3:11, 2016
- Mordeca Si, Al-Hadithy N, Ware H, Gupte C. Treatment of meniscal tears: An evidence based approach. World J Orthop 2014 July 18; 5(3): 233-241
- Van de Graaf et al. Effect of Early Surgery vs Physical Therapy on Knee Function Among Patients With Nonobstructive Meniscal Tears The ESCAPE Randomized Clinical Trial.JAMA October 2, 2018 Volume 320, Number 13
- Smith B, Thacket D, Crwesmith A, Hall M. Special tests for assessing meniscal tears within the knee: a systematic review and meta-analysis. Evid Based Med June 2015 | volume 20 | number 3 |
- Thorlund J, Englund M, Christensen R, Nissen N, Kenneth P, Jorgensen U, Schejerning J, Lohmander S.Patient reported outcomes in patients undergoing arthroscopic partial meniscectomy for traumatic or degenerative meniscal tears: comparative prospective cohort study. BMJ2017;356:j356
- Yeh P, Starkey C, Lombardo S, Vitti G, Kharrazi D. Epidemiology of Isolated Meniscal Injury and Its Effect on Performance in Athletes From the National Basketball Association. 2012.The American Journal of Sports Medicine, Vol. 40, No. 3.
- Zaffagnini S, Grassi A, Marcheggiani, Muccioli GM, et al. Meniscal lesions and soccer: new trends. Journal of Sports Traumatology. 2013;30:134-138.
- Zaffagnini S,Grassi A,Marcheggiani,MuccioliGM,et al. Le suture meniscali. Artroscopia di base ed avanzata CIC Edizioni Internazionali Rome. 2012.
- Zedde P, Mela F, Del Prete F, Masia F, Manunta A. Meniscal injuries in basketball players. JOINTS 2014;2(4):192-196