- INTRODUCCIÓN
La fascitis es una lesión que se caracteriza por dolor en el talón que aumenta con los primeros pasos en la mañana o tras un periodo largo de inactividad en la inserción de la fascia plantar y puede ser unilateral o bilateral. Afecta tanto a deportistas recreativos como profesionales, fundamentalmente en corredores, pero no encontramos estudios epidemiológicos en jugadores de baloncesto en relación al riesgo de desarrollar esta patología.
Durante mucho tiempo se creyó que la inflamación en la fascia causaba el dolor en la inserción del talón, de ahí el termino fascitis. Pero posteriormente se observó que realmente había pocos signos de inflamación y si más de engrosamiento y degeneración de las fibras de colágeno [1], por lo que el termino fasciosis o fasciopatía o simplemente dolor de talón parece ser más adecuado [2].
Es importante destacar que no todo dolor en talón será a causa de una fasciopatía plantar y deberemos descartar otras patologías como: espolón calcáneo el cual en la mayoría de los casos no es el causante del dolor [3 y 4], fractura de estrés, síndrome almohadilla de grasa, afectación nervio plantar, enfermedad de Seber, etc.
La fascia plantar está formada por fibras de colágeno tipo 1 y es una banda de tejido que discurre desde la base del hueso calcáneo hasta las cabezas metatarsianas de los dedos y tiene una gran relación anatómica con el tendón de Aquiles.
Tiene múltiples funciones, entre ellas:
- dar estabilidad al pie.
- amortiguación de impactos.
- evitar el colapso del pie gracias a su orientación anatómica y fuerza tensil.
2. DIAGNÓSTICO
La fascitis/ fasciosis plantar se caracteriza por [5]:
- Dolor en la zona interna del talón (inserción de la fascia plantar en el calcáneo) a la palpación, que empeora al aumentar la actividad, tras periodos prolongados de inactividad, caminar o de pie y en los primeros pasos de la mañana.
- Diagnóstico por imagen se recomienda cuando el paciente sufre de dolor persistente tras 4-6 mes de tratamiento conservador o en caso de síntomas atípicos [6]
- Engrosamiento de la fascia plantar de > 4.0 mm observado en pruebas de ultrasonido.
- Test de túnel del tarso negativos.

Recomendamos utilizar auto-cuestionarios validados como el Foot Function Index, para evaluar el progreso.
3. CAUSAS/ FACTORES DE RIESGO
Hay numerosos factores de riesgo [5, 7-9] que no quedan claro si son causas o consecuencias de esta patología, pero sí que son elementos que hay que abordar tanto en la prevención como en el tratamiento:
- Reducción rango dorsiflexión tobillo. Por cada perdida de 1 grado aumento el riesgo de esta lesión en un 14,5%.
- Reducido rango extensión del primer dedo.
- Debilidad de los flexores plantares de los dedos y evertores del tobillo (peroneos) y tibial posterior (pronación anormal del pie).
- Incremento brusco del volumen y/o intensidad de entrenamiento
- Tensión excesiva en flexores plantares (gemelo y soleo) y pie equino.
- Reducida flexibilidad isquiosurales.
- Puede afectar tanto a personas con pies excesivamente pronados, por demasiado movimiento, como excesivamente supinados por falta de movimiento. Pero también puede aparecer en personas con arcos normales y no aparecer en personas con arcos excesivos.
4. TRATAMIENTO
El tratamiento de la fasciopatia plantar puede ser abordado similar al de una tendinopatia por lo que los dos factores claves serán la modificación de la actividad y un programa de ejercicios (puesto que el colágeno responde positivamente a carga adecuada).
En jugadores de baloncesto se deberá buscar el equilibrio entre el alivio de síntomas y que el jugador pueda volver a la práctica deportiva lo más rápido posible.
El tratamiento se centrará en modificar los factores de riesgo. En función de si el jugador está en una fase más aguda o más crónica el enfoque del tratamiento cambiará. Una vez pasada la fase más aguda (mayor dolor matutino y en carga) ya no aparecerá tanto dolor y el objetivo será aumentar la capacidad de carga de la fascia y del resto de la cadena cinética. Deberemos buscar un incremento progresivo de la carga a la que soporta la fascia.
A continuación, algunas de las estrategias que podemos aplicar para la resolución de esta patología, puesto que no hay un algoritmo único ni una fórmula mágica:
- Modificar la actividad: reducir o eliminar las actividades que supongan impacto. Ajustar la frecuencia, intensidad y volumen de entrenamiento.
- Terapia manual: movilización de tejidos blandos [10].
- Rolling y estiramiento de la fascia plantar y gemelos con botella, foam roller, pelota de masaje [11].
- Vendaje: útil especialmente si se combina con estiramientos [12].
- Terapia instrumental: ondas de choque [13], crio-ultrasonido [14], radioterapia [15].
- Ejercicios isométricos (gemelo isométrico en rangos parciales, flexión plantar primer dedo) para evitar pérdida de fuerza [16]. A la vez recomendamos el trabajo fuerza en otros puntos de la cadena cinética (rodilla, cadera) mientras los síntomas se reducen.
- Estiramientos prolongados de la fascia plantar y gemelo durante 6-8 semanas para incrementar ROM de tobillo: parece ser que a mayor tiempo de estiramiento mayor la ganancia de ROM [17-18]
- Férulas nocturnas: su uso puede ser beneficioso para tratar los síntomas comunes de esta patología, siendo las férulas anteriores mejor toleradas que las posteriores [19]
- Fortalecimiento del complejo pie-tobillo:
- Fortalecimiento peroneos y tibial posterior [8]: ejercicio short foot.
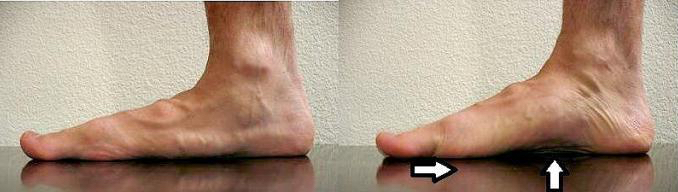
- Flexión dorsal isométrica del dedo gordo: Empujar 3 s y relajar 3 segundos 5-10 veces.
- Elevaciones unilaterales de talones con alta carga [20]: el pie debe colocarse en un escalón o similar con una toalla debajo de los dedos para favorecer la flexión dorsal máxima al final de la elevación.
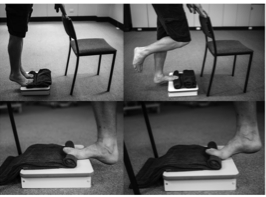
- Fortalecimiento peroneos y tibial posterior [8]: ejercicio short foot.
| 1-2ª SEMANA | 3-4ª SEMANA | 5ª-12 SEMANA |
| 3 X 12RM | 4X10RM | 5X8RM (continuar incrementado peso) |
| Frecuencia semanal | 3 v/ s en días alternos | |
| Ejecución | 3” elevación, 3” de descenso y 2” pausa isométrica al final del ejercicio. |
Si el jugador no es capaz de realizar el numero requerido de repeticiones a una pierna, se puede comenzar utilizando ambas piernas.
Importante puntualizar que todos ejercicios realizados pueden molestar (tolerable) pero carga a la que le sometamos no pueden producir un empeoramiento síntomas a las 24 horas, sobre todo la rigidez matutina. Si esto ocurriera puede significar que la carga de ejercicios ha sido excesiva y deberemos reducirla. Una vez los síntomas se reducen y el deportista tolera los estímulos impuestos, habrá que ir progresando a ejercicios con cargas más pesadas, pliometricos, etc. La progresión siempre irá en función de la evolución de cada individuo.
- Las intervenciones quirúrgicas se realizan si tras diferentes y repetidos tratamientos conservadores fallan tras 6-12 meses. Pero el 85-90% de los sujetos salen adelante con tratamiento conservador [21].
- Inyecciones de corticoesteroides: se describe más de 10 tipos de ellas [22]. A pesar de que a corto plazo pueden reducir los síntomas, hay que tener en cuenta el potencial riesgo que conllevan a largo plazo.
Destacar que este articulo pretende ofrecer herramientas que pueden ser útiles en el tratamiento y prevención de esta patología, basado en las últimas evidencias, pero habrá que individualizar al máximo posible en función del caso particular que nos encontremos para ser más eficientes.
BIBLIOGRAFIA
- Lemont H, Ammirati KM, Usen N.Plantar fasciitis: a degenerative process (fasciosis) without inflammation. J Am Podiatr Med Assoc. 2003;93(3):234–7.
- Riel H, Cotchett M, Delahunt E, Rathleff M, Vicenzino B, Weir A, Landorf K. Is plantar heel pain a mor appropiate term tan plantar fasciitis. Time to move on. Br J Sports Med 2017;0:1
- Osborne HR, Breidahl WH, Allison GT.Critical differences in lateral X-rays with and without a diagnosis of plantar fasciitis. J Sci Med Sport. 2006 Jun;9(3):231–7.
- Moroney PJ, O’Neill BJ, Khan-Bhambro K, O’Flanagan SJ, Keogh P, Kenny PJ. The Conundrum of Calcaneal Spurs: Do They Matter? Foot Ankle Spec. 2014 Apr;7(2):95–101.
- Van Leeuwen KDB, Rogers J, Wnzenberg T et al. Higher body mass index is associated with plantar fasciophaty/ plantar fasciitis: systematica review and meta-analysis of various clinical and imaging risk factor. Br J Sports Med. 2016: 50:972-981.
- Neufeld SK, Cerrato R. Plantar fasciitis: evaluation and treatment. J Am Acad Orthop Surg. 2008: 16(6): 338-346.
- Patel A, DiGiovanni B. Association between plantar fasciitis and isolated contracture of the gastrocnemius. Foot Ankle Int. 2011; 32(1):5-8
- Sullivan J, Burns J, Adams R, Pappas E, Crosbie J. Musculoskeletal and activity-related factors associated with plantar heel pain. Foot Ankle Int.2015 Jan;36(1):37-45.
- McNamee MJ. Analysis of plantar fasciitis risk factors among intercollegiate and recreational runners: a matched case-control study. Thesis submitted to the Graduate Council of Texas State University, May 2016.
- Pollack Y, Shasua A , Kalichman. Manual therapy for plantar heel pain. The Foot 34 (2018) 11–16
- Schwartz EN, Su J. Plantar fasciitis: a concise review. Perm J. 2014;18(1):e105-107.
- Van de Water ATM, Speksnijder CM. Efficacy of taping for the treatment of plantar fasciosis: a systematic review of controlled trials. J Am Podiatr Med Assoc. 2010; 100(1):41-51.
- Saxena A, Fournier M, Gerdesmeyer L, Gollwitzer H. Compar- ison between extracorporeal shockwave therapy, placebo ESWT and endoscopic plantar fasciotomy for the treatment of chronic plantar heel pain in the athlete. Muscles Ligaments Tendons J. 2012;2(4):312-316.
- Costantino C, Vulpiani MC, Romiti D, Vetrano M, Saraceni VM. Cryoultrasound therapy in the treatment of chronic plantar fasciitis with heel spurs. A randomized controlled clinical study. Eur J Phys Rehabil Med. 2014;50(1):39-47.
- Ott OJ, Niewald M, Weitmann HD, et al. DEGRO guidelines for the radiotherapy of non-malignant disorders. Part II: Painful degenerative skeletal disorders. Strahlenther Onkol. 2015; 191(1):1-6.
- Goldmann JP,Sanno M, Willwacher S, Heinrich K, Brüggemann GP. The potential of toe flexor muscles to enhance performance. J Sports Sci. 2013;31(4):424-33
- Radford JA, Burns J, Buchbinder R, et al. Does stretching increase ankle dorsiflexion range of motion? A systematic review.Br J Sports Med. 2006; 40(10):870-875.
- Johanson MA, DeArment A, Hines K, et al. The effect of subtalar joint position on dorsiflexion of the ankle/rearfoot versus midfoot/forefoot during gastrocnemius stretching. Foot Ankle Int. 2014; 35(1):63-70.
- Boatwright K Hutchinson T, ; Saurman A, Méndez E, ; Wanyo. «Effect of night splints in the treatment of plantar fasciitis: a systematic literature review» (2016). Department of Physical Therapy Capstone Posters. 10
- Rathleff,M, Mølgaard C, Fredberg U, Kaalund S, Andersen K, Jensen4 T, Aaskov S, Olesen L. High-load strength training improves outcome in patients with plantar fasciitis: A randomized controlled trial with 12-month follow-up. Scand J Med Sci Sports 2014:
- Thompson JV, Saini SS, Reb CW, Daniel JN. Diagnosis and management of plantar fasciitis. J Am Osteopath Assoc. 2014;114(12):900-906.
- Tsikopoulos K, Vasiliadis HS, Mavridis D. Injection therapies for plantar fasciopathy (‘plantar fasciitis’): a systematic review and Tnetwork meta-analysis of 22 randomised controlled trials. Br J Sports Med. 2016; 50(22):1367-75.